Dr Ainul Arina Madhiah binti Mohd Noor dan Dr Siti Salmah binti Noordin
Kluster Perubatan Regeneratif, Institut Perubatan dan Pergigian Termaju, USM
"Doktor, jika saya memerlukan darah, saya hendak darah orang yang hebat-hebat sahaja.".
“Doktor, bolehkah saya menerima darah daripada ahli keluarga saya sendiri?”.
Permintaan dan pertanyaan sebegini ada kalanya mungkin pernah terlintas di fikiran pesakit ataupun pernah didengari oleh segelintir kita. Walaupun ia jarang didengari, namun terdapat segelintir pesakit yang merasakan bahawa hanya darah daripada golongan hebat ataupun daripada ahli keluarga yang terdekat mahupun kenalan rapat sahaja yang dirasakan selamat.
Seantero Asia Tenggara baru-baru ini gempar dengan berita seorang penceramah bebas di Indonesia yang menyatakan bahawa beliau sedang sakit dan kekurangan darah. Apa yang menimbulkan kontroversi adalah beliau menyatakan bahawa beliau akan menerima darah daripada golongan penghafal Al-Quran sahaja. Hal ini menimbulkan reaksi yang pelbagai daripada pembaca – ada yang teruja, yang mencemuh dan ada juga yang tertanya-tanya bolehkah sebenarnya permintaan seperti ini direalisasikan?
Pemilihan Penderma Darah
Keadaan pemilihan sendiri calon penderma darah secara spesifik oleh pesakit yang memerlukan darah dikenali sebagai "Designated/Directed Blood Donation (DBD)". Ia adalah satu proses yang mana pesakit yang memerlukan transfusi darah bertindak untuk mencari sendiri penderma darah. Kebanyakan pesakit ini akan mencari dan memilih penderma darah di kalangan ahli keluarga atau rakan kenalan mereka.
Sistem DBD ini telah wujud sejak sekian lama bagi tujuan tertentu seperti pendermaan darah bagi kumpulan darah yang jarang ditemui atau pendermaan bagi pemilihan platelet yang spesifik. Selain daripada untuk kes-kes sebegini, sistem ini tidak digunakan secara meluas.
Antara faktor utama pemilihan sumber darah daripada sistem DBD oleh pesakit adalah kerana kesangsian mengenai 'kualiti' darah yang bakal diperolehi. Kebanyakan pesakit yang memilih cara ini lebih berasa tenang dan yakin untuk menerima darah daripada orang yang mereka kenali atas sebab-sebab seperti isu personaliti, pemakanan, perbezaan agama, darjat dan lain-lain lagi. Walaubagaimanapun, sehingga kini tidak ada kajian klinikal yang membuktikan bahawa bekalan darah daripada sistem DBD lebih selamat daripada amalan pendermaan darah secara sukarela yang diamalkan sekarang.
Malahan kesemua darah yang dikumpulkan daripada Tabung Darah di seluruh negara sama ada melalui DBD atau secara sukarela akan disaring dan diperiksa dengan ujian yang sama untuk mengelakkan risiko jangkitan penyakit berjangkit bawaan darah seperti HIV, Hepatitis B, Hepatitis C dan sifilis. Ujian keserasian darah juga dilakukan sebelum darah daripada penderma dapat dibekalkan kepada pesakit tanpa mengira sama ada penderma tersebut ialah daripada DBD atau daripada penderma darah sukarela. Kesimpulannya, komplikasi tranfusi darah daripada kedua-dua jenis sumber penderma adalah serupa dan tidak berbeza.
Limitasi Pelaksanaan DBD
Terdapat beberapa limitasi yang memungkinkan sistem DBD ini kurang sesuai untuk dipraktikkan. Ini kerana pemilihan penderma darah boleh memberikan satu tekanan perasaan ke atas penderma itu sendiri untuk melakukan pendermaan. Umumnya, sebelum pendermaan darah dilakukan, penderma perlu melalui ujian saringan kesihatan dan penderma perlu berterus terang mengenai status diri dan kesihatannya untuk tujuan keselamatan kepada Pegawai Kesihatan. Penderma DBD yang dipilih ini ada kalanya tidak dapat menjawab dengan jujur soalan-soalan yang dikemukakan kerana mereka risau jika permasalahan mereka akan menyebabkan mereka tidak layak untuk menderma darah ataupun permasalahan mereka akan disampaikan kepada kenalan mereka. Hal ini akan menyebabkan kualiti darah yang didermakan terganggu dan ia juga akan membahayakan penerima darah itu sendiri kelak.
Di samping itu, proses pemilihan penderma DBD ini berkemungkinan besar boleh merencatkan penderma untuk menderma secara sukarela pada bila-bila masa kerana mahu 'menyimpan' darah bagi kegunaan pesakit yang dikenalinya sahaja. Hal ini amat merugikan negara kerana penderma yang layak untuk menderma darah seperti ini adalah sangat diperlukan terutamanya apabila bekalan darah menurun seperti di musim cuti dan perayaan.
Pendermaan darah daripada ahli keluarga terdekat juga sebenarnya mempunyai satu risiko komplikasi penting yang berbahaya dan boleh mendatangkan maut. Komplikasi ini adalah Tranfusion-assosciated graft versus host disease (TA-GvHD). Keadaan ini terjadi apabila pesakit yang mempunyai human leucocyte antigen (HLA) heterozigot (mempunyai dua alel berbeza pada satu gen) menerima darah daripada penderma yang mempunya HLA homozigot (mempunyai dua alel yang sama pada satu gen) dan berkongsi haplotype yang sama dengan pesakit. Ini akan mengakibatkan sel-sel pesakit akan diserang oleh sel darah penderma dan seterusnya boleh menyebabkan risiko kematian terhadap pesakit dengan kadar kematian melebihi 90 %. Oleh itu, pendermaan darah oleh ahli keluarga terdekat adalah tidak disarankan.
Kualiti Darah Yang Sama Baik
Semua penderma darah adalah hero memandangkan mereka ini adalah orang-orang hebat yang tidak mementingkan diri dan sanggup menderma darah demi kepentingan sejagat. Justeru, kebimbangan untuk menerima darah daripada penderma yang tidak dikenali tidak wajar kerana sistem Tabung Darah di negara kita adalah sangat komited untuk sentiasa memastikan kualiti darah yang dibekalkan kepada pesakit adalah darah yang terbaik dan selamat untuk semua golongan pesakit.
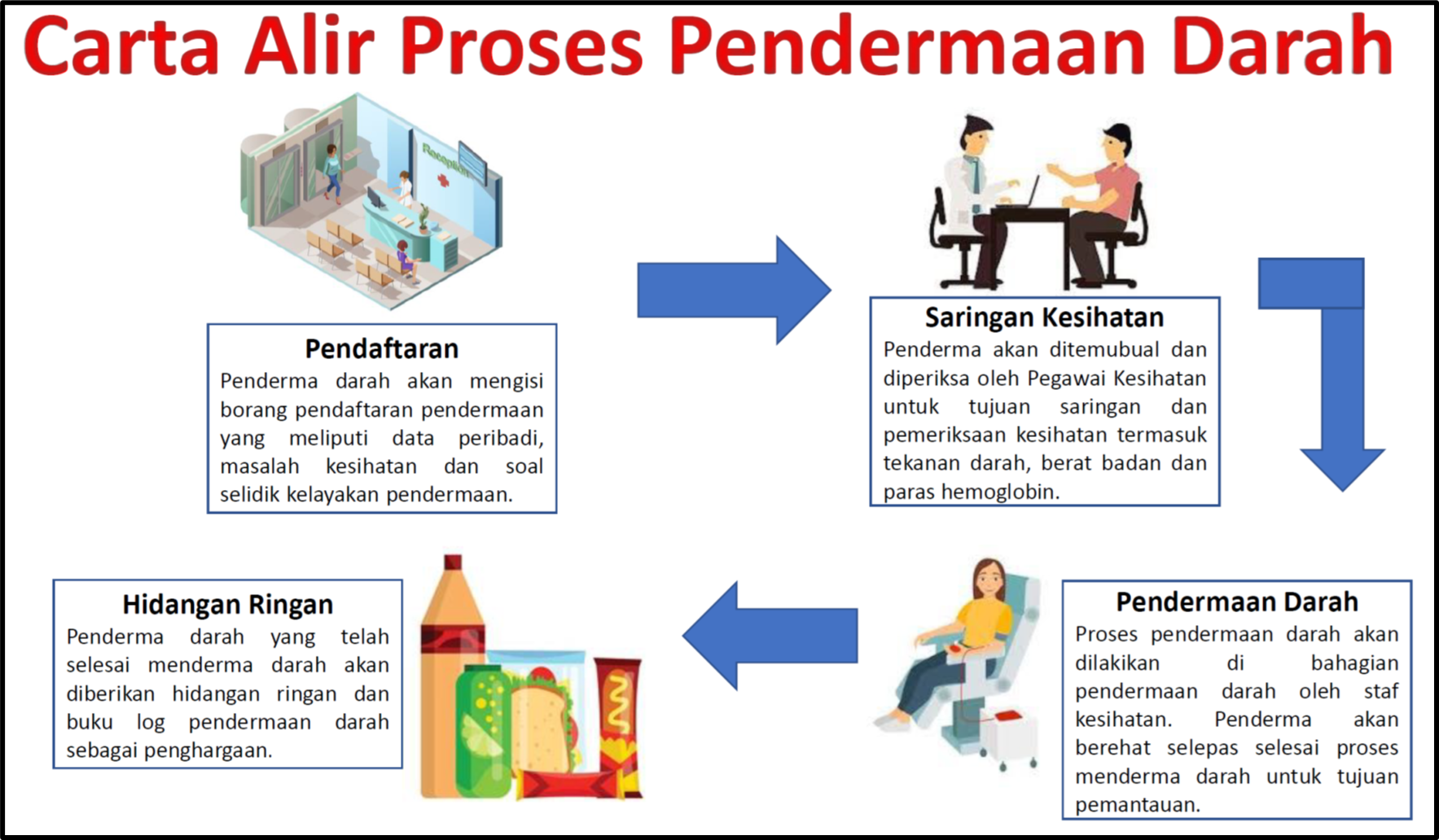
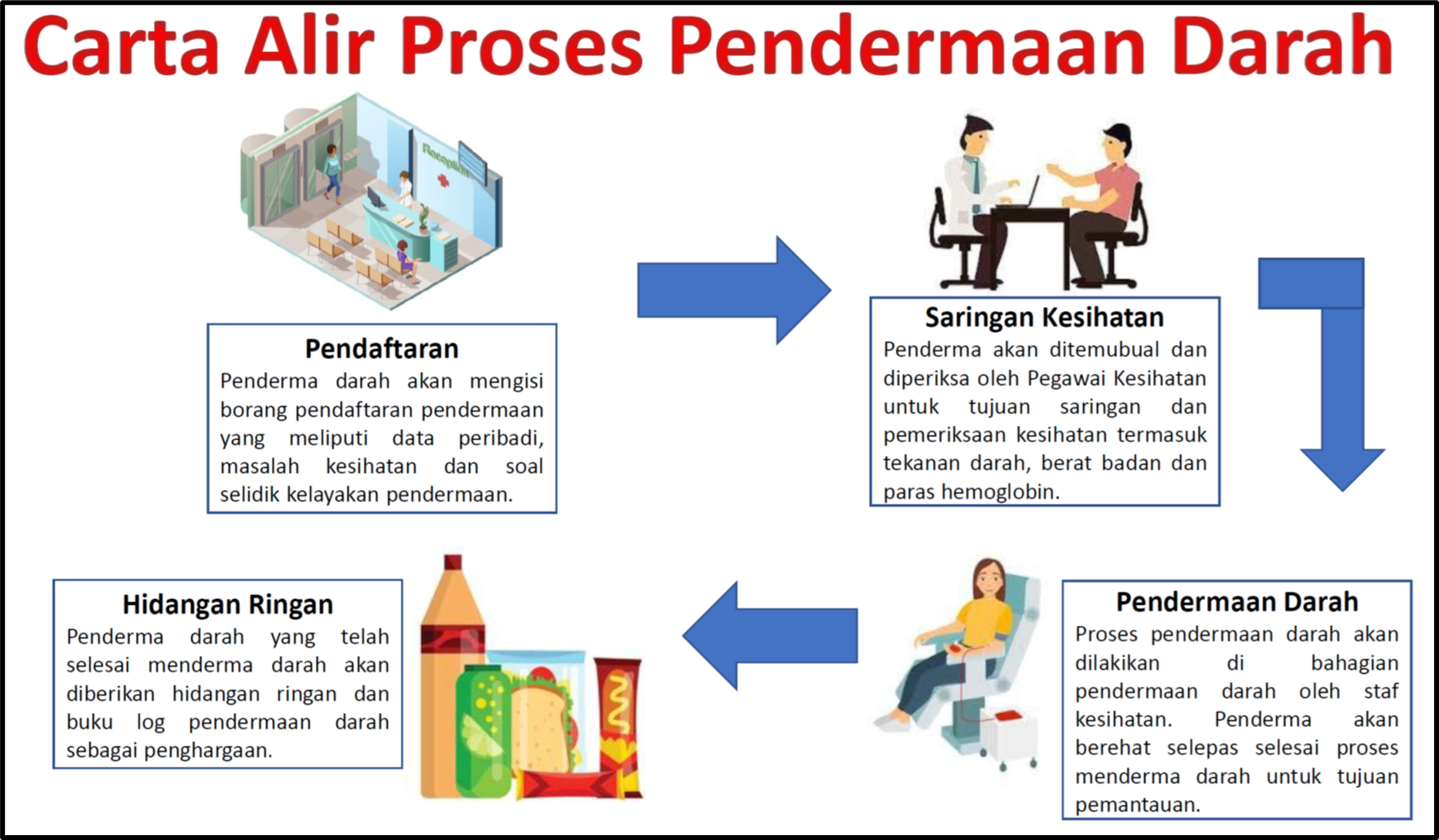
Gambarajah: Proses pendermaan darah yang dilaksanakan oleh kebanyakan Tabung Darah
Penulis Artikel
Nama penulis:
Dr Ainul Arina Madhiah binti Mohd Noor, Dr Siti Salmah binti Noordin
Afiliasi:
Kluster Perubatan Regeneratif
Bidang kepakaran:
Tranfusi Perubatan